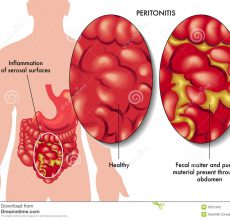
Причины и симптомы острого перитонита
Острый перитонит – воспаление в области брюшины, при котором выражены местные изменения, функциональные расстройства организма.
Воспаление прогрессирует и разрушает целостность мембран в клетках – так начинается патология брюшины. Заболевание несет смертельную угрозу.
Если вовремя не диагностировать и не начать лечение, то через 5-6 дней воспаление приведет к летальному исходу.
Как не пропустить начало заболевания, на какие симптомы необходимо обратить внимание? Какие виды перитонита встречаются, чем вызваны? Читайте статью, чтобы узнать ответы на эти вопросы.
Почему развивается перитонит?
20 % заболеваний брюшины, которые требуют экстренного хирургического вмешательства, приходятся на острый гнойный перитонит, при котором воспаление брюшной полости перетекает в перитонит с образованием гноя, непроходимостью жидкости либо кровоизлиянием.
Воспаление имеет вирусный или инфекционный характер. Вирусный способ не распространен, встречается у 1 % заболевших перитонитом.
Развивается, когда инфекция попадает через кровь в брюшной отдел, лимфатическую систему или через маточные трубы.
Перитонит очень редко возникает как отдельное заболевание. Чаще развивается вторичным, когда вовремя не проведена диагностика болезни.
Считается одним из наиболее вероятных осложнений заболеваний брюшной полости.
Заболевание вызывается различными возбудителями: стафилококковыми, стрептококковыми, пневмококковыми, гонококковыми, кишечными палочками, микробактериями туберкулеза.
Причины появления перитонита:
- аппендицит (более 50 % случаев);
- травма кишечника (грыжа в кишечнике);
- прободная язва желудка;
- перфорация в желчном пузыре, кишечнике, желудке;
- гнойный панкреатит;
- непроходимость кишечника, разрывы;
- острые воспалительные процессы в органах таза.
Развивается заболевание при травмах и операциях брюшины, как осложнение после родов или абортов.
При небольших участках поражения наступает локальный перитонит. Если разрушение достигло больших размеров, то диагностируют общий перитонит.
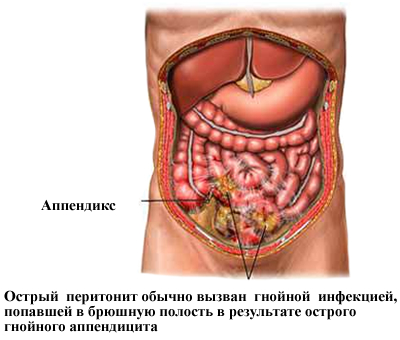
Патологические изменения приводят к расширению сосудов и активизации клеток, отвечающих за иммунитет, что ускоряет развитие воспаления.
Нервные рецепторы стимулируют местную работу мышц, но замедляется работа кишечника.
Прогрессирует воспаление, микроорганизмы проникают между стенками кишечника. Это приводит воспаление в острую форму.
Сложно спрогнозировать итог воспалительного заболевания. На благополучный исход для больного влияет множество факторов.
Важна диагностика состояния здоровья, возраст, симптомы, количество времени, которое пройдет от первых признаков заболевания до оказания помощи.
Диагностика перитонита
Симптомы болезни различные и зависят от заболевания, которое стало катализатором и спровоцировало острый гнойный перитонит.
Какие симптомы должны насторожить? Болевые ощущения в брюшной полости различной силы. При этом на запущенных стадиях заболевания боль может практически не чувствоваться.
Выделяется 3 стадии развития перитонита.
- реактивная;
- токсическая;
- терминальная.
На первой стадии воспаления боль сопровождается такими симптомами: тошнота, застой в кишечнике, напряжение в брюшной полости.
Интоксикация организма выражается в повышении температуры, сухости во рту, слабости, бледности, потливости и скачках давления.
Воспаление развивается стремительно. Спустя 2-3 дня наступает вторая стадия, состояние больного резко ухудшается.
При этом наблюдаются следующие симптомы: боль, соизмеримая с ножевой раной в области живота, нарушения в психике, беспокойное состояние, панические атаки, отсутствие стула, газов, рвота.
Учащается пульс, появляется одышка. Состояние осложняется почечной недостаточностью.
Видео:
Спустя еще три дня у больного появляется ощущение мнимого выздоровления – так начинается терминальная стадия. Болевые ощущения притупляются, могут не ощущаться.
Это происходит по причине замедления распространения воспаления. При этом интоксикация не прекращается.
На нее указывают заостренные черты лица, апатия, неподвижность, сильнейшая слабость. Учащается дыхание, пульс ослабевает.
По скорости развития заболевания и клиническим проявлениям выделяют 3 типа развития:
- острый перитонит;
- вялотекущий;
- хронический.
При острой форме заболевание быстро прогрессирует, имеет классическую симптоматику. Если больному своевременно не оказать помощь, то недуг приведет к смерти.
Вялотекущий тип требует длительного лечения, которое сопровождается резкими болями внизу брюшины.
Крайне редко встречается хронический тип перитонита, диагностика которого сложна из-за отсутствия выраженной симптоматики.
При перитоните не разрешается самолечение: прием анальгетиков, прогревания и использование грелок.
Для спасения жизни важна своевременная диагностика заболевания. Поэтому при первых подозрениях на заболевание больного нужно доставить в больницу.
Перитонит лечится только с помощью хирургического вмешательства, отсасывания выпота. Проводится промывание и отсасывание содержимого кишечника.
Выделяют 3 этапа в лечении:
- Предоперационный. Подготовка к операции, сдача необходимых анализов, медикаментозное лечение. На этом этапе назначают антибактериальное лечение. Все направлено на то, что уменьшить воспаление и приостановить развитие;
- Оперативное вмешательство. Во время операции удаляют очаг воспаления, санируют брюшную полость, проводят дренаж и декомпрессию поврежденного органа;
- Послеоперационный. Большое значение для выздоровления имеет интенсивная терапия после операции. Во время нее восстанавливается правильное распределение жидкостей и работа кишечника. Продолжается прием антибиотиков.
Послеоперационный уход
Ранняя фаза ухода за больным наступает как только больного привозят из операционной.
Необходим контроль над состоянием больного после выхода из наркоза (температура, давление, иные жизненные показатели, симптомы воспаления).
Очень важно восстановить работу кишечника. Особое внимание уделяется работе дренажа, который устанавливают в брюшине.
После операции больного кормят через зонд, питательные вещества помогают организму продолжить борьбу с воспалением. На 3-4 день после операции дренажи либо удаляют, либо заменяют на новые.
Видео:
Важно не допустить развитие сепсиса, для этого необходима грамотная антибактериальная терапия. Чтобы не ошибиться в назначении, важна точная диагностика типа перитонита.
Поэтому необходимы микробиологические анализы, которые помогают скорректировать схему приема препаратов.
Так как у большинства больных перитонит – вторичное заболевание, первостепенно устранить инфекцию, провоцирующую возникновение заболевания.
Назначают препараты, которые помогают выходу токсинов из организма, купируют тошноту и рвоту. При необходимости корректируют работу иных органов, пострадавших от перитонита.
Следят, чтобы не возникли осложнения после хирургического вмешательства:
- абсцесс;
- гепатит;
- воспалительные поражения головного или спинного мозга;
- пневмония;
- нехватка жидкости;
- нарушение в перистальтике;
- расхождение швов;
- язвы и свищи.
Важное условие выздоровления – соблюдение предписаний врача и диеты. В первые дни после операции больным назначают седативные препараты.
Главное правило питания – отказ от жареного, жирного, консерваций и копченостей, исключение спиртного, сигарет, лимонадов.
Здоровое питание из натуральных продуктов – основа послеоперационной диеты. Также необходимо принимать витаминные и минеральные комплексы.
Питаться нужно не реже чем каждые 2 часа и только небольшими порциями. Необходимо обязательно следить за реакцией желудка и кишечника пациента на еду.
Видео:
Нужно помнить, что острый перитонит – серьезное заболевание, которое заканчивается летальным исходом в 30 % случаев, т. е. каждый третий человек умирает.
Для профилактики следует своевременно лечить заболевания в брюшине, обращаться за медицинской помощью при подозрениях на перитонит, знать симптомы, которые должны насторожить.