Основные принципы диеты при обострении панкреатита
Если вы столкнулись с серьезным заболеванием поджелудочной железы и хотите узнать, помогает ли специализированная диета при обострении панкреатита, то читайте эту статью.
Из нее вы сможете узнать о пользе специально разработанного лечебного рациона, а также о том, что можно, а что нельзя есть при обострении хронического панкреатита, чтобы забыть про беспокоящие вас проблемы.
Подробнее о панкреатите
Панкреатит – серьезное заболевание поджелудочной железы, обладающее воспалительно-дегенеративным течением.
Статистика утверждает, что количество людей, страдающих от хронической формы этого заболевания, неуклонно растет.
В группе риска находятся те мужчины и женщины, которые употребляют нездоровую пищу, не могут отказать себе в поедании больших порций еды, а также те, кто регулярно отравляют свой организм алкоголем и никотином.
Основное предназначение поджелудочной железы – секреция ферментов, используемых организмом в пищеварительных процессах, а также выработка инсулина.
Воспаление этого органа может запустить процессы его саморазрушения: при панкреатите ферменты, образуемые железой, задерживаются в ее тканях и разрушают их, провоцируя деградацию слизистых.
Фото:
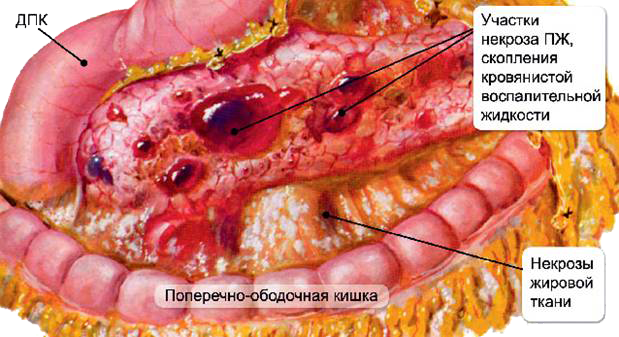
Ткани поджелудочной железы, страдающие от регулярного и неблагоприятного воздействия, начинают вырабатывать особые протеолитические ферменты, вызывающие появление воспалительных процессов.
Этот период крайне важно застать в самом его начале и не допустить развития хронического панкреатита.
Симптомы воспаления поджелудочной железы (панкреатита):
- резкая боль, локализующаяся в левом или в правом подреберье и имеющая режущий или тупой характер;
- повышенная температура, резкие колебания в давлении;
- побледнение кожных покровов;
- тошнота, сопровождающаяся сухостью слизистых, а также отрыжка, провоцирующая появление резкого и неприятного запаха изо рта;
- рвота, насыщенная желчью;
- кал, обладающий резким запахом и содержащий крупные частицы непереваренной пищи;
- сильное вздутие живота, сопровождающееся опоясывающей болью;
- желтушность склер глаз вследствие механической желтухи.
Наличие комплекса этих симптомов (к слову, похожих на симптомы другого хронического заболевания: гастрита) – более чем веский повод для обращения к врачу.
Проблемами желудка и поджелудочной железы занимается гастроэнтеролог, найти которого можно в любой государственной поликлинике.
Лечение острого панкреатита, в отличие от гастрита, проводится исключительно в стационарных условиях.
Когда врачам удастся снять воспаление и запустить процессы восстановления тканей поджелудочной железы, больного отпускают домой, но назначают ему прием определенных лекарств, а также рассказывают про специальное меню при панкреатите, которого тот должен придерживаться неукоснительно.
Подробнее о том, что можно, а что нельзя есть при обострении хронического панкреатита, вы можете прочитать в следующих пунктах этой статьи.
Разрешенные продукты
Если вы чувствуете сильные боли в подреберье и наблюдаете наличие других симптомов, свойственных панкреатиту, то обратитесь к врачу.
Если боль невозможно терпеть, вы чувствуете себя крайне плохо и не можете самостоятельно передвигаться, то вызовите бригаду «Скорой помощи».
Кроме того, вы можете выпить какое-либо лекарство, обладающее спазмолитическим действием («Но-Шпа», «Папаверин»).
Видео:
В период первых дней после появления панкреатита нельзя кушать никакую еду. Разрешается лишь вода, травяные чаи и разбавленный кефир, обладающий нулевым процентом жидкости.
После того как поджелудочная железа начнет восстанавливаться под действием лекарств, можно постепенно начинать есть продукты, разрешенные специальным лечебным меню.
Питание человека, больного панкреатитом, должно включать в себя обезжиренные продукты, обладающие мягкой структурой. Твердая или грубая пища может оказывать раздражающее действие на слизистые.
Лечебное меню, способное облегчить страдания при хроническом панкреатите (воспалении поджелудочной железы), должно быть богато легкоусвояемыми белками животного происхождения. Углеводы при панкреатите также нежелательны.
В период обострения панкреатита питание человека должно быть следующим:
- пюрированные супы, приготовленные на основе овощных бульонов либо на основе нежирной рыбы или индейки;
- котлеты на пару, созданные из нежирной рыбы или птицы (без добавления кожи и жира);
- гречневые, овсяные, рисовые или манные каши на воде;
- белки яиц;
- обезжиренная молочная продукция (в том числе и кальцинированный пресный творог, сыры);
- пюрированные вареные овощи (картофель, кабачки, морковь, капуста);
- различные напитки, приготовленные на основе травяных сборов, сухофруктов и ягод.
Питание человека, страдающего от панкреатита, должно состоять из несоленых блюд. Вся пища, которую он может есть, должна быть комнатной температуры (во избежание получения ожога слизистых).
Размер порций, употребляемых человеком при панкреатите, должен быть вдвое меньше привычных для него. Это позволит снизить нагрузку на пищеварительную систему.
Существует специальное меню, разработанное врачами-диетологами и подходящее для людей, страдающих от хронического панкреатита, гастрита и других проблем с пищеварительными органами.
Видео:
Оно носит название «лечебный стол № 5» либо «лечебный стол № 5 (П)». Это питание поможет вернуть силы, потраченные на борьбу с заболеванием, и восстановить нормальную работу поджелудочной железы.
Кушать продукты, рекомендованные врачами, нужно достаточно длительный период, от трех до пяти недель после обострения заболевания.
Запрещенные продукты
Диета при обострении панкреатита (а также гастрита и других подобных заболеваний), предполагает отказ от следующих групп продуктов:
- бульоны и супы, приготовленные на основе мяса, птицы и рыбы жирных сортов;
- бобовые;
- специи и ароматные травы;
- корнеплоды (редис, турнепс, лук, чеснок);
- все виды грибов;
- копчености;
- консервация;
- желтки яиц;
- соусы (в особенности промышленный майонез);
- икра;
- хлебобулочные изделия;
- сладкое;
- виноград, инжир, финики;
- черный чай, кофе, алкоголь, газированные напитки и соки.
Питание, предусматривающее отказ от этих продуктов, может показаться излишне «пресным» и скудным, но придерживаться таких рекомендаций нужно безотлагательно.
Некоторые врачи считают, что продукты, попавшие в такое меню, все-таки можно употреблять в пищу больным хроническим панкреатитом, но только в период стойкой ремиссии и понемногу.
Если вы не можете есть несоленую пищу, рекомендованную диетой, то используйте соль в исключительно малом количестве, ни в коем случае не злоупотребляйте.
Возьмите за правило кушать часто, раз в два-три часа, избегая больших порций еды. Придерживайтесь таких рекомендаций весь период лечения.
После того как опасность повторного возникновения воспаления поджелудочной железы будет снижена, можно начинать есть привычные продукты, аккуратно вводя их в свой рацион.
Помните: стойкая склонность к панкреатиту оправданно запрещает кушать вредную пищу. Не стоит недооценивать рекомендации врачей.
Важно понимать: восстановление пострадавшей желудочной железы – длительный процесс.
Фото:

Чтобы уменьшить нагрузку на пищеварительную систему, а главное, избежать появления рецидива панкреатита, следует не только отказаться от нездоровых продуктов, скоординировав свое питание, и принимать лекарства, прописанные в поликлинике, но и в целом изменить стиль жизни.
Прочитав эту статью, вы смогли убедиться в том, что диета при обострении панкреатита – необходимость, продиктованная нуждами организма, а также получить простые рекомендации, касающиеся того, что можно, а что нельзя есть при склонности к такому заболеванию.
Чтобы защитить свой организм от хронического панкреатита, старайтесь не кушать потенциально опасные продукты и оперативно реагируйте на любые изменения в своем самочувствии. Будьте здоровы!




