Почему возникает лимфома желудка и как ее лечить?
Лимфома желудка – довольно редкий недуг. Это нелейкемические новообразования лимфоидной ткани, которые бывают злокачественными с самого начала или становятся таковыми.
Сложность диагностики состоит в том, что симптомы недуга напоминают симптомы таких заболеваний, как язва или рак желудка. Однако прогноз лимфомы часто бывает благоприятным, в отличие от рака.
Симптоматика и виды заболевания
Лимфома желудка – достаточно редкое заболевание этого органа, и, как уже говорилось, симптомы недуга схожи с другими желудочными проблемами. Обнаруживают недуг как у молодых пациентов, так и у людей старшего возраста.
Один из первых признаков недуга – увеличение размера желез в районе живота, паха и шеи. Обычно эти железы не вызывают дискомфорта и абсолютно безболезненны. Обнаруживают изменения при врачебном осмотре.
Кроме увеличения желез, больной жалуется на такие симптомы:
- тупые боли в районе эпигастрия;
- скорое насыщение;
- тошнота и рвота;
- внезапная потеря веса, анорексия;
Кроме того, симптомы болезни могут быть подобны симптомам других новообразований в органе:
- повышение температуры тела;
- очень резкая потеря веса;
- чрезмерное потоотделение;
В некоторых случаях болезнь осложняется кровотечениями, перфорацией в месте новообразования, стенозом выходного участка органа.
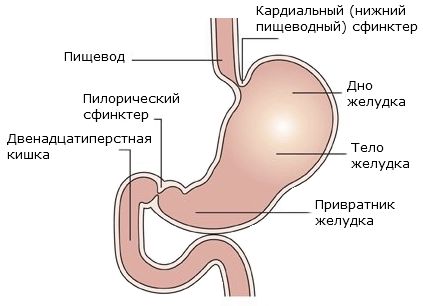
Симптомы первичной формы болезни схожи с признаками рака, ощущаются в дистальной области желудка.
Специалисты выделяют такие виды заболевания:
- первичная лимфома – очень схожа внешне на рак органа. Чаще всего причиной этого вида болезни является гастрит с хроническим течением;
- вторичная – заболевание распространяется глубже, особая черта такой формы болезни – мультицентричное поражение стенок органа;
- лимфогранулематоз – в этом случае болезнь переходит с лимфатических узлов на стенки органа. Эта форма практически не встречается в изолированном виде;
- неходжкинская лимфома – эта форма связана с Хеликобактер пилори и представляет собой дифференцированное новообразование, может быть разного уровня злокачественности;
- псевдолимфома, лимфоматоз – в этом случае происходит инфильтрация слизистой органа, но лимфоузлы при этом не поражены. Если не лечить болезнь, то она может перерасти в злокачественную опухоль.
Диагностика и лечение заболевания
Диагностика патологии включает в себя проведение определенных процедур и сдачу анализов:
- анализ крови показывает уровень СОЭ, а также может показать микроцитарную анемию;
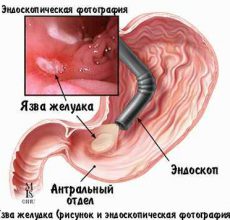
- эндоскопическое исследование – распространенный тип исследования. Однако процедура не всегда определяет тип поражения органа – гастрит, язву, рак или лимфому, поэтому дополнить исследование рекомендуется биопсией;
- биопсия в 20 % случаев не обнаруживает лимфому, поэтому ее желательно дополнять диагностической лапаротомией. Наиболее целостную картину болезни можно получить, дополнив биопсию гистологическими и цитологическими диагностиками;
- врач может назначить дополнительную рентген-диагностику, однако при рентгене можно спутать лимфому с карциномой, поэтому методика также требует подтверждения;
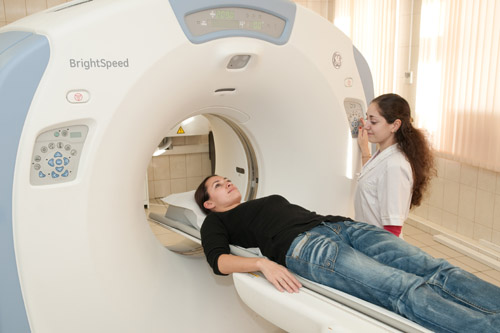
- наиболее информативным исследованием является компьютерная томография, в ходе которой оценивают характер воспаления, степень его распространенности по покровам органа. Диагностика позволяет не только выявить особенности болезни, но и выработать эффективное лечение.
Обычно в половине случаев у больных, которые обратились к врачу, обнаруживается I или II стадия лимфомы, а III или IV стадия встречается в остальных случаях.
Лечение патологии зависит прежде всего от стадии заболевания. Но во всех случаях рекомендуется хирургическое вмешательство.
В первую очередь врачи осматривают лимфатические узлы больного и селезенку, чтобы определить, какая стадия болезни у пациента.
Так, в 50 % случаев у больных обнаруживается I или II стадия патологии, при которой поражены желудок и в некоторых случаях лимфоузлы. I и II стадия болезни лечатся с помощью резекции органа или гастрэктомии, смотря насколько сильно поражен орган.
Исходя из размера образования у пациента, врачи дают дальнейший прогноз пациенту. Проведение резекции дает возможность назначить паллиативное лечение, эффективность которого после операции заметно повышается.
Адъювантная терапия после хирургического лечения назначается всегда, несмотря на то, какая стадия болезни.
В рамках химиотерапии врачи назначают «Циклофосфан», «Преднизолон», «Доксорубицин», «Винкристин». Что касается облучения, на всю поверхность желудка воздействует доза 3700 кГр.
Последние исследования показали, что мощная химиотерапия в сочетании с лучевой терапией может стать отличной альтернативой хирургическому вмешательству, особенно если у больного I стадия болезни.
Однако такое лечение пока еще не используется на практике, так как ожидается подтверждение результатов исследования.
Поэтому если у больного обнаружена лимфома желудка первой или второй стадии, то врачи назначают резекцию и дополняют ее лучевой и химиотерапией.
Если у больного обнаружена лимфома желудка III или IV стадии без осложнений, сначала врач назначает адъювантное лечение, после чего опухоль обычно заметно уменьшается в размерах и тогда врач проводит резекцию.
В случае осложнений (перфорации, стенозе, кровотечениях) проводят сначала хирургическое лечение. Кроме того, если диагноз до конца не установлен, то во время лапаротомии проводят также и резекцию.
Многих больных закономерно интересует, какой прогноз дают доктора при таком неприятном заболевании? Следует знать, что прогноз при лимфоме желудка намного благоприятнее, чем при раке желудка.
Видео:
В зависимости от того, какого размера было новообразования, врач дает прогноз о жизни пациента еще в течение пяти лет.
Главная особенность лимфомы – это ее ограниченный рост в течении довольно длительного отрезка времени.
Как утверждает статистика, при первой стадии опухоли 95 % случаев имеют положительный исход, а при второй – 78 %, в остальных случаях – 25 %.
Правильное и своевременное лечение больного позволит вылечить болезнь и улучшить прогноз.