Причины удаления желудка
Удаление желудка представляет собой операцию, в результате которой у пациента удаляется большая часть органа.
В зависимости от заболевания, удаленная часть может составлять 2/3 или 3/4 от общего размера.
Удаление желудка при раке является наиболее частой процедурой.
В основном в ответ на вопрос, сколько живут люди после операции, врачи сообщают, что пациенты могут жить до самой старости, если будет соблюдена диета, а больной будет регулярно проходить обследование.
Показания к удалению желудка
Содержание:
Данная операция, как правило, назначается онкологическим больным (при обнаружении операбельной карциномы), а также страдающим язвенной болезнью желудка (при пептической разновидности язвы).
При раке желудка самую большую опасность для жизни и здоровья пациента представляют возможные метастазы.
Поэтому хирургу важно радикально устранить все выявленные и предполагаемые злокачественные клетки.
До 60 % пациентов подвергаются субтотальной резекции желудка, при которой сохраняется только небольшой участок органа, служащий буфером между пищеводом и тонким отделом кишечника.
Прогноз того, сколько можно жить с подобным видом резекции желудка, максимально благоприятен.
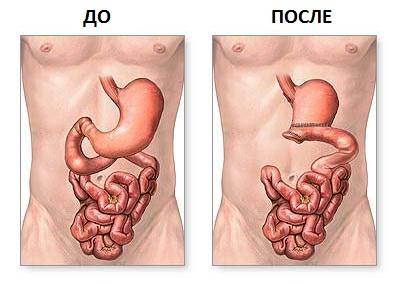
В исключительных случаях проводится тотальная гастрэктомия (полное удаление желудка).
В 10 % случаях необходимо удалить только 2/3 органа, что возможно лишь при ранней диагностике злокачественной опухоли, когда она распространена в пределах стенки желудка.
При менее благоприятных условиях рак, как правило, поражает соседние органы и образует лимфогенные метастазы, что является наиболее опасной ситуацией для жизни пациента.
При язвенной болезни операция удаления желудка в настоящее время применяется редко – гастроэнтерология добилась определенных успехов, позволяющих не подвергать пациентов такому болезненному и требующему длительной реабилитации хирургическому вмешательству.
Однако в отдельных тяжелых случаях спасти жизнь пациента возможно только таким образом. Например, когда язва достигла слишком больших размеров или имеется рубцовый стеноз желудка.
Техники выполнения операции
Операция может проводиться с использованием множества техник, но основными являются две, разработанные еще в 80-е годы XIX века.
Бильрот I – самый предпочтительный вариант. Врач образовывает анастомоз между остатком желудка и 12-перстной кишкой по принципу «конец-в-конец».
Среди достоинств этого метода следует выделить то, что не нарушается естественный путь пищи, оставшаяся часть желудка продолжает функционировать, исключены пептические язвы соустья, что обусловлено избеганием прямого контакта слизистых оболочек желудка и тонкой кишки.
Также нельзя не отметить, что данная техника является самой удобной и для врача, и для пациента, т. к. постоперационная реабилитация проходит быстрее и менее болезненно.
Однако вместе с тем техника Бильрот I имеет ряд недостатков, из-за которых не может применяться повсеместно.
Среди них можно выделить возможное натяжение тканей в области анастомоза культи желудка и двенадцатиперстной кишки и наличие в верхней части гастроэнтероанастомоза стыка трех швов, что в свою очередь может привести к их прорыву и искусственному соединению внутренних органов.
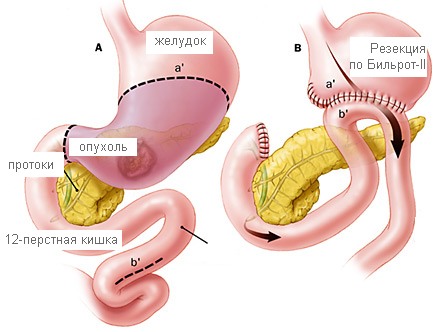
Бильрот II менее распространен. Суть метода в том, что, накладывая широкий анастомоз между остатком желудка и тонким кишечником, применяется принцип «бок-в-бок».
Область применения, учитывая большую сложность метода, довольно узкая, данный метод рекомендован только при невозможности операции по Бильрот I.
Послеоперационная диета
Успешная операция невозможна, если после нее не была проведена тщательная реабилитация пациента, важнейшей составляющей которой является диета.
Важно помнить, что в течение первых 48 послеоперационных часов пациент вообще не способен принимать воду и любую пищу.
Все необходимые для жизни вещества поступают внутривенно через капельницы.
Лечащий врач в этот период очень внимательно следит за анализом крови пациента, чтобы назначить ему именно то, в чем особенно нуждается его организм.
По истечении 48 часов пациент способен пить некрепкий чай, несладкий компот без ягод, отвар шиповника (при условии, что после операции не возникло никаких осложнений).
Также под строгим контролем врача пациенту через зонд вводится энпит – особая белковая смесь.
Количество потребляемой пациентом пищи должно постепенно увеличиваться, чтобы достичь оптимальной нагрузки на желудочно-кишечный тракт.
Через 72 – 96 часов меню пациента расширяется за счет слизистых супов, яиц всмятку, а также пюре и суфле, приготовленных из мяса, рыбы или творога.
Еще через сутки диета может включать протертые каши, небольшие порции овощного пюре, паровые омлеты.
Примерно через неделю после того, как была проведена операция удаления желудка, пациента переводят на физиологически нормальное меню, при этом назначается щадящая диета минимум на 4 месяца (а при необходимости и дольше).
Диета заключается в том, что пациент должен питаться довольно часто, 5-6 раз в сутки, при этом порции должны быть небольшие – не более 150 г.
Диета после операции удаления желудка строго запрещает жирную, острую и соленую пищу.
Видео:
Рекомендуется добавление в меню белковой пищи (нежирное мясо, рыба, яйца), сложных углеводов, содержащихся в крупах и овощах, также в небольших количествах допустимы фрукты, кроме бананов и винограда.
Крайне нежелательно употребление кондитерских и хлебобулочных изделий. Если подобная диета соблюдается, то можно полностью устранить возможность серьезных осложнений в будущем.
Дальнейшая реабилитация и возможные осложнения
Однако важно не только соблюдение диеты после операции удаления желудка, больного также ждут и некоторые другие ограничения. Если их игнорировать, то реабилитация не будет успешной, а пациент рискует еще больше подорвать свое здоровье или вовсе лишиться жизни.
Наиболее опасные последствия операции включают рефлюкс-эзофагит – очень болезненное состояние, при котором под воздействием выработки фермента гастрина едкий желудочный сок попадает через расслабленный сфинктер прямо в пищевод, разрушая чувствительную слизистую.
Такое происходит вследствие неправильного питания, если пациент, не дождавшись разрешения врача, начнет употреблять привычные продукты: всевозможные сладости, молоко, любые жирные или острые продукты.
Операция удаления любого органа не может не привести к ухудшению состояния организма. Особенно это касается желудка, который играет значительную роль в кроветворной системе.
Удаление практически всегда приводит к анемии из-за прекращения поступления некоторых ферментов, вырабатываемых только слизистой оболочкой желудка.
Зачастую пациент резко теряет в весе, его мучают общий упадок сил, резкие перемены настроения, а также в результате ослабления иммунитета возможны различные сопутствующие заболевания, вызванные вирусными или бактериальными инфекциями.
Видео:
Чтобы избежать или хотя бы минимизировать негативные последствия, надо слушать и выполнять абсолютно все рекомендации лечащего врача, который вырабатывает стратегию, исходя из индивидуальных особенностей организма.
Пациент должен регулярно проходить амбулаторное обследование, которое заключается, прежде всего, в различных анализах крови и эндоскопическом обследовании, способных выявить патологические изменения на самых ранних стадиях.
Ответ на вопрос, сколько живут после того, как была проведена операция на желудке, зависит от того, будет ли пациент строго выполнять рекомендации врача.
Как правило, срок жизни после процедуры не укорачивается, а чтобы полностью вылечиться, нужно обязательно соблюдать правильное питание после удаления желудка.