Способы лечения острого панкреатита
Острый панкреатит – необычайно серьезная патология, требующая незамедлительного обращения к врачу и лечения на стационаре.
Если острый приступ болезни панкреатит немедленно не купировать, это может привести к гибели жизненно важного органа – поджелудочной железы.
Операция по удалению поджелудочной железы или ее частей называется панкреатектомией, и к ней прибегают лишь в самом крайнем случае.
Что такое панкреатит?
Содержание:
Для большинства людей, не ведающих проблем с поджелудочной железой, слово «панкреатит» означает какую-то болезнь, тех, кого беспокоят болезненные симптомы в правой верхней части живота, а также нарушения пищеварения, считают панкреатит весьма серьезным диагнозом.
Но ни те, ни другие не правы, поскольку панкреатит – это не отдельная болезнь, а группа разных состояний, которые сопровождаются воспалительным процессом в поджелудочной железе.
Поджелудочная железа относится к органам, без которых еще недавно жизнь считалась невозможной.
Сегодня известны случаи относительно полноценного существования с удаленной поджелудочной железой, однако качество и продолжительность жизни при этом снижается.
Поджелудочная железа регулирует уровень сахара в крови, предотвращая опасные состояния, такие как сахарный диабет.
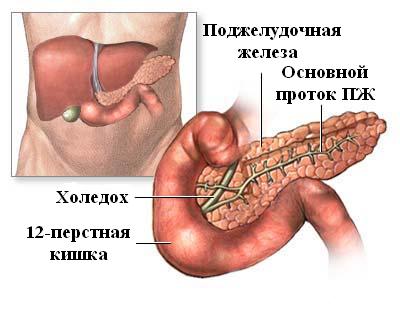
22 фермента в составе панкреатического сока выполняют важную роль в процессе преобразования белков, жиров и углеводов в строительный материал и энергию для клеток.
Только вдумайтесь: без поджелудочной железы организм лишится больше, чем дважды по 10 веществ, которые ежедневно, непрерывно обеспечивают слаженную работу сложнейшего механизма, которым является человеческое тело. И все это заслуга небольшого органа, расположенного за желудком.
Поджелудочная железа соединяется с верхним отделом кишечника – двенадцатиперстной кишкой, куда впрыскивает панкреатический сок со всеми содержащимися в нем ферментами.
Воспаленная железа продолжает выделять до двух литров (у взрослых мужчин и женщин) панкреатического сока в сутки, но он остается внутри железы.
В результате начинается самопереваривание органа, которое и вызывает симптомы острого панкреатита: сильнейшую опоясывающую боль по верхним отделам живота, тошноту, рвоту и другие.
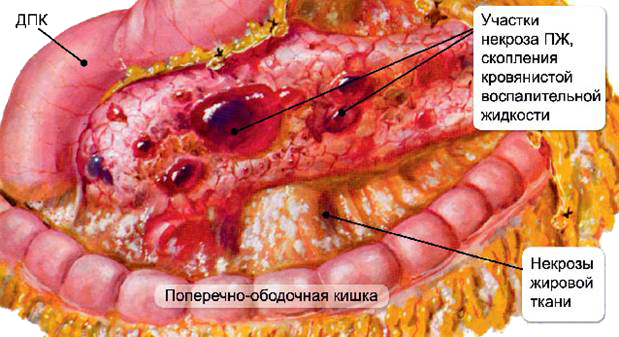
Острый панкреатит довольно быстро приводит к панкреатонекрозу, при котором выделяются и попадают в кровоток отравляющие вещества, которые разносятся по организму, повреждая сердце, легкие, мозг, печень, почки.
Таким образом, приступ острого панкреатита затрагивает не только пищеварительную, но и другие жизненно важные системы организма.
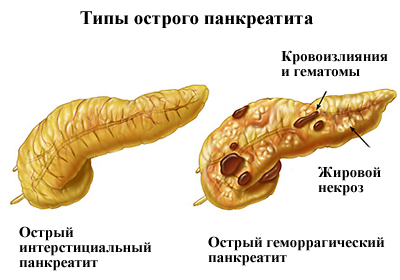
Вне зависимости от причины, осложнения острого панкреатита могут привести к инвалидности и даже смерти.
Боль – это сигнализация, которая оповещает командный пункт – мозг – о серьезности ситуации на периферии.
Сильная, острая или пульсирующая боль, которую сопровождают другие настораживающие симптомы – это сигнал, что необходима неотложная помощь, и состояние слишком серьезно, чтобы пытаться его лечить в домашних условиях.
Острый и хронический панкреатиты
Существует около 10-ти причин воспалительных процессов в поджелудочной железе, то есть панкреатит – заболевание полиэтиологического характера, а значит, определить его точную причину у женщин или мужчин часто оказывается невозможно.
Тем не менее, существуют некоторые закономерности:
- повышенная нагрузка на железу, которую создают отсутствие баланса в питании, особенно повышенное количество жирной пищи, алкоголь (один из самых частых спутников острого панкреатита), некоторые лекарственные препараты;
- различные хронические и/или инфекционные заболевания, травмы, патологии в области большого дуоденального сосочка, а также травмы поджелудочной железы;
- повышенный уровень кислотности желудка провоцирует выработку большего количества панкреатического сока, который имеет щелочную природу, что приводит к сбоям в работе органа;
- наследственные факторы.
Острый панкреатит характеризуется стремительным развитием, встречается преимущественно у взрослых, в равной степени у мужчин и у женщин.
Он находится на третьем месте среди острых патологий брюшной полости: панкреатит опережают лишь воспаление червовидного отростка слепой кишки (аппендицит) и воспаление желчного пузыря (холецистит).
Приступ сопровождают узнаваемые симптомы: резкая, острая боль, которая опоясывает верх живота, отдает в спину и усиливается при движении.
Рвота не приносит облегчения, температура тела повышается. Вокруг глаз больного залегают фиолетовые тени, язык становится сухим, покрывается белым налетом, живот вздувается.
Если не вызвать «Скорую помощь» и вовремя не начать лечение, то острый приступ развивается до панкреатонекроза (отмирания железы), который затрагивает все жизненно важные системы организма.
Международная классификация болезней МКБ-10 присвоила острому панкреатиту код К-85.
Как правило, острый панкреатит переходит в хроническую форму (код МКБ-10 К-86.1).
Международная классификация МКБ-10 отдельно выделяет хронический алкогольный панкреатит – К-86.0, он чаще встречается у мужчин, чем у женщин.
В целом в последнее время отмечается увеличение доли хронических панкреатитов у женщин примерно на треть.
Существует классификация по степени тяжести течения хронического панкреатита, которая включает три стадии.
Их характеризуют два основных признака:
- частота обострений: 1-2 раза в год для легкой стадии, 3-4 – для средней и свыше пяти обострений в год для тяжелой стадии;
- длительность обострения: как быстро приступ купируется, насколько выражены симптомы его протекания.
Как правило, приступ хронического течения болезни у взрослых мужчин и женщин совпадает с погрешностями в соблюдении диеты.
Детский панкреатит
Одна из особенностей советской медицины, от которой медицина современная постепенно, но, к сожалению, недостаточно быстро уходит – поразительно большое количество диагнозов острый и хронический панкреатит у детей.
Причем панкреатит в 10-ти случаях из 10-ти не подтверждается у взрослых.
То есть, либо панкреатит у детей отлично поддается лечению, в отличие от этой же болезни у взрослых, либо же что-то не так с диагностикой.
Обычно на то, чтобы заработать серьезные проблемы с поджелудочной железой и довести дело до панкреатита, у взрослых людей уходят долгие годы систематических преступлений против собственного организма.
Панкреатит развивается из-за постоянного неправильного питания, злоупотребления алкоголем, как осложнение инфекционных заболеваний, нередко на фоне наследственной предрасположенности.
Приступ панкреатита могут вызывать различные препараты, оказывающие побочное действие на поджелудочную железу.
Видео:
Все это характерно для взрослых женщин и мужчин, но откуда взяться панкреатиту у ребенка? Этому существует свыше 10 объяснений, вот лишь некоторые из них.
Гипердиагностика – это преувеличение значения определенных диагностических показателей, которые выдаются за признаки острого панкреатита.
Теоретически врач имеет на это право, ведь лучше перебдеть, чем недобдеть. Однако на практике часто оказывается, что врачи не видят леса за деревьями и рассматривают симптомы и причины не в совокупности, а по отдельности, плодя неточные, а подчас смехотворные диагнозы, которые ломают детские судьбы.
Круговая порука врачей часто кажется чем-то вроде взаимной поддержки мафиози. Однако понять врачей нетрудно, ведь кто станет доверять специалисту, который подрывает авторитет своего коллеги?
Это одна из причин, почему врачи редко опровергают выводы и заключения других врачей, назначая ненужное, а иногда – попросту вредное лечение.
Родительские ожидания нельзя не упомянуть в качестве причины высокого процента серьезных диагнозов у маленьких детей.
Конечно, родители не хотят лечить ребенка от несуществующей болезни, их задача – помощь. Но для взрослых важно узнать и устранить причины малейших болей в животе драгоценного чада.
Для многих родителей врачебное объяснение в духе «потерпите, перерастет» звучит как признак низкой квалификации врача.
Другое дело, когда клиницист ставит конкретный диагноз (пусть даже суть его весьма расплывчата, например, в случае с панкреатопатией) и назначает сложное лечение и дорогостоящие препараты.
Это позволяет родителям не чувствовать себя беспомощными и увлеченно лечить малыша.
Особенности пищеварительной системы детей, которая постепенно формируется и находится под воздействием настолько же несовершенной нервной системы – сразу две причины проблем с пищеварением в детском возрасте, которые выливаются в необоснованно серьезные диагнозы.
Видео:
Правильное питание и здоровый психологический климат – лучшая профилактика острого панкреатита в детском возрасте.
Любое серьезное заболевание у детей обязательно сочетается с отставанием физического развития, которое проявляется в сниженных показателях роста и веса.
Разумеется, речь идет не о том, что ребенок стоит на физкультуре последним и родителям бы хотелось, чтобы он был повыше.
Проблемы с постановкой диагноза
Диагностика острого панкреатита у здоровых людей – вопрос тяжелый, но необходимый.
Например, при ультразвуковом исследовании поджелудочной железы и/или печени функционалист наблюдает повышенную эхогенность поджелудочной железы (на экране она выглядит значительно светлее печени) и усматривает в этом один из признаков подкрадывающегося панкреатита.
Однако повышенная эхогенность поджелудочной железы считается функциональной нормой у взрослых мужчин и женщин!
При этом пациент, которого, скорее всего, привели на УЗИ определенные проблемы с пищеварением, может сделать вывод, что ему необходима врачебная помощь, а неграмотный, неэтичный или попросту неспособный отстоять свое мнение диагност может начать лечить панкреатит как минимум в домашних условиях, а то и на стационаре.
Усиленное лечение может привести к возникновению проблем даже во вполне здоровом органе. Это пример уже описанной выше гипердиагностики, когда функциональную норму или незначительное от нее отклонение выдают за проблему, которую необходимо срочно лечить.
Вот почему необходимо 10, даже 100 раз подумать, взвесить за и против, консультироваться с разными специалистами, прежде чем начинать лечить серьезное заболевание без серьезных оснований.
Видео:
Но даже если основания есть и налицо все признаки острого воспалительного процесса в поджелудочной железе, важно провести дифференциальную диагностику, то есть определить, точно ли имеет место панкреатит или другая патология со схожими проявлениями.
Для этого проводят анализы крови – общий и биохимический, исследуют мочу и кал, проводят различные аппаратные методики.
Выбор диагностического метода зависит от различных условий: симптомов, истории болезни, других возможных заболеваний ЖКТ и прочих сопутствующих заболеваний, состояния пациента (например, у женщин одно из таких состояний – это беременность) и так далее.
В распоряжении врачей есть множество методов:
- ультразвуковое исследование;
- компьютерная томография;
- гастроскопия;
- манометрия сфинктера Одди;
- холангиопанкреатография (РХПГ, МРХПГ).
Соглашаясь на любое обследование, пациент или его близкие должны осознавать, что диагностические процедуры также могут привести к негативным последствиям.
Например, одно из осложнений РХПГ – это… панкреатит!
На основании результатов обследования на панкреатит назначается лечение: диета в домашних условиях, медикаментозная медицинская помощь в больнице или даже операция.
Некоторые особенности лечения панкреатита
Любая классификация состояний поджелудочной железы, объединенных под общим названием острый панкреатит дает понять, что их лечение – вопрос достаточно сложный.
Так, МКБ-10 включает такие разновидности заболевания, как «другие виды острого панкреатита» и «неуточненный острый панкреатит».
А ведь в большинстве случаев лечение может быть успешным лишь в том случае, если известны причины панкреатита, которые можно полностью или частично нейтрализовать.

В любом случае лечение острого панкреатита носит преимущественно симптоматический характер, то есть врач назначает прежде всего препараты, призванные убрать или уменьшить те или иные симптомы.
Снять острый приступ недуга панкреатит на стационаре позволяет стратегия, включающая три основных пункта:
- полный покой;
- низкая температура замедляет процесс, поэтому на правую сторону живота кладут холод. Это можно делать в домашних условиях, ожидая, пока прибудет неотложная медицинская помощь для предотвращения основного осложнения острого панкреатита – панкреатонекроза;
- голодание – в течение первых дней с момента, как случился приступ, питание обычным способом невозможно, допускаются лишь поддерживающие инъекционные препараты.
Медикаментозное лечение панкреатита включает такие лекарства:
- обезболивающие препараты необходимы, поскольку приступ острого панкреатита сопровождается очень сильной болью;
- ферментативную интоксикацию организма снимают антиферментные препараты;
- препараты для уменьшения аллергической реакции;
- гормональные препараты, призванные подавить выработку панкреатического сока;
- препараты для уменьшения кислотности желудочного сока;
- инсулин назначают в случае развития сахарного диабета.
Если консервативное лечение панкреатита (лекарства) не помогает, то возможна хирургическая операция на поджелудочной железе.
Такое решение врач принимает, если приступ острого панкреатита привел к тяжелым осложнениям: гнойному поражению, перитониту и другим.
Видео:
В любом случае лечить панкреатит – это снять острый приступ или купировать обострение хронического состояния.
Вылечить заболевание полностью в большинстве случаев невозможно, разве что речь идет о таких состояниях, как реактивный панкреатит, когда железа воспаляется из-за других заболеваний и симптомы панкреатита проходят после того, как лечение основного заболевания успешно завершается.
В остальных случаях лечение приходится всю жизнь проводить в домашних условиях, причем единственный способ – полностью изменить образ жизни, главным образом – питание.