Насколько опасен панкреатит при беременности?
Панкреатит при беременности относится к тем осложнениям, которые обоснованно пугают будущую маму и мешают ей наслаждаться ожиданием малыша.
Врачи часто только ухудшают положение, избирая тактику запугивания, чтобы, во-первых, снять с себя ответственность «в случае чего», а во-вторых, побудить пациентку серьезно относиться к своему состоянию.
Насколько опасен этот диагноз, чем чреват и что делать, услышав его – вопросы, которым посвящена статья.
Что такое панкреатит?
Содержание:
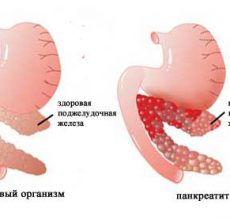
Панкреатит – это не отдельная болезнь, а целый ряд заболеваний, для которых характерно воспаление поджелудочной железы.
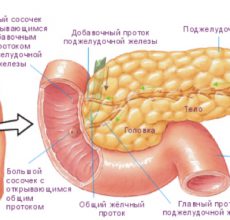
Поджелудочная железа относится к жизненно важным органам. Ее роль в процессе пищеварения бесценна.
В двух литрах панкреатического сока, который каждые сутки вырабатывает орган, содержится свыше 20 ферментов, необходимых для расщепления жиров, белков и углеводов, которые дают организму энергию для жизни и строительный материал для клеток.
Также поджелудочная железа продуцирует гормоны, которые поддерживают определенный уровень сахара в крови.
Неудивительно, что долгое время считалось, что жить без поджелудочной железы невозможно. Современная медицина творит чудеса, однако качество жизни с удаленной железой значительно падает.
При панкреатите ферменты, которые выделила железа, не попадают в двенадцатиперстную кишку, а начинают действовать внутри.
Фото:
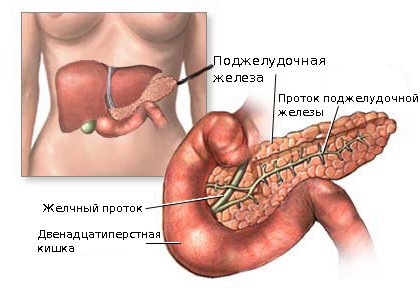
В результате вместо переваривания пищи происходит переваривание самого органа. В процессе образуются ферменты и токсические вещества, которые через кровоток попадают в сердце, печень, почки, легкие, мозг и могут значительно их повредить.
К развитию панкреатита может привести множество причин, поэтому каждый случай болезни необходимо рассматривать отдельно.
В основном различают острый и хронический панкреатит.
Существует также реактивный панкреатит, при котором к воспалению железы приводят патологические процессы в других органах пищеварительной системы: кишечнике, желудке, печени и других.
Он отличается резким развитием и отсутствием перехода в хроническую форму. Лечение такой патологии – это всегда лечение основного нарушения: проблемы с поджелудочной железой бесследно проходят после устранения причины их возникновения.
Лечение панкреатита во многом зависит от соблюдения диеты.
Также питание – один из важнейших факторов профилактики панкреатита, недопущения перехода острой формы заболевания в хроническую, а также для уменьшения количества обострений и их тяжести. Один из примеров – при панкреатите необходимо полностью исключить алкоголь.
Видео:
Острый панкреатит у беременных
Многие беременные женщины сталкиваются с тошнотой и рвотой, известными под названием «токсикоз». 50 – 90 % беременных иногда тошнит, 25 – 50 % из них обращаются к врачу с жалобами.
Врачи сделали интересное наблюдение, что это явление чаще случается при вынашивании девочек.
Западные врачи от диагноза «токсикоз» давно отказались из-за его негативной окраски и ограниченности, но акушеры-гинекологи постсоветского пространства продолжают его использовать, когда не могут объяснить состояние пациентки чем-то другим.
«Токсикоз» имеет тот же корень, что и «токсин», то есть симптомы, которые испытывает женщина – это симптомы отравления, не больше и не меньше.
Действительно, плод для женщины – инородное тело, но в ее организме предусмотрены сложнейшие процессы, предназначенные для его вынашивания без всяких проблем.
Если внимательно разобрать каждый случай «токсикоза», можно выявить различные проблемы, о которых организм шлет сигналы тошнотой и рвотой. Причем не только о физиологических, но и о психологических проблемах.
Фото:
В этом заключается большая опасность этого диагноза, на который так просто и удобно списать различные состояния, подчас (но далеко не всегда!) опасные, особенно если нет желания или необходимых знаний, чтобы разбираться в реальных причинах состояния беременной женщины.
Еще одно врачебное наблюдение заключается в том, что у женщин, испытывавших тошноту на ранних сроках беременности, гораздо реже случаются выкидыши.
Это подтверждает теорию, что рвота беременных защищает организм плода от токсинов или микроорганизмов в пище.
Однако прежде чем утешиться какой-нибудь привлекательной теорией возникновения «утренней болезни беременных», важно исключить аллергию, заболевания ЖКТ, эндокринной, нервной и других систем – это может стать жизненно важным для будущего ребенка, а иногда и для матери.
Однако тошнота и рвота во втором и третьем триместрах беременности часто служит опасным признаком, ведь таковы симптомы множества заболеваний. Одно из них – острый панкреатит.
Его частота невелика – 1 случай на 3000 – 10000 беременных. Беременность на клиническую картину панкреатита не влияет.
70 – 80 % пациенток испытывают тошноту и рвоту, симптомы дополняет сильная и острая боль в верхних отделах живота, отдающая в спину.
Видео:
Острый панкреатит во время беременности лечится так же, как и в остальных случаях.
Однако прежде чем начать лечение, важно провести обследование (сдать биохимию крови, сделать УЗИ), чтобы дифференцировать состояние от других заболеваний, симптомы которых схожи с панкреатитом.
Беременность при хроническом панкреатите
В отличие от внезапного приступа острого панкреатита, обострение хронического заболевания для женщины не станет таким же шоком и потребует меньше диагностических процедур для подтверждения диагноза.
Однако острый панкреатит в большинстве случаев переходит в хронический, не исключено, что это может случиться во время беременности.
Раньше хронический панкреатит был болезнью людей в возрасте 50 лет, сегодня средний возраст снизился до 39 лет, причем доля женщин среди больных увеличилась на треть.
Болезнь встречается и у молодых людей, поэтому панкреатит при беременности – вполне реальная возможность.
По степени тяжести хронический панкреатит имеет три формы. При легком течении обострения бывают не чаще одного-двух раз в год и легко купируются.
Средняя тяжесть предполагает более частые и более сложные обострения (3-4 раза в год). Хронический панкреатит в тяжелой форме обостряется чаще пяти раз в год, что сопровождается сильной болью, могут возникнуть осложнения, например, сахарный диабет.
Лечение острого панкреатита зависит от тяжести обострения и может быть медикаментозным и немедикаментозным.
Немедикаментозное лечение в основном состоит в соблюдении диеты, причем это самое эффективное и важное лечение.
Видео:
Первые дни нельзя питаться обычным способом, питательные вещества женщина получает через капельницу.
При переходе на обычную еду диета включает частое дробное питание. Важно есть тщательно измельченную пищу, причем основная роль отводится легкоперевариваемым белкам.
Важно исключить алкоголь, консервы, острые продукты, газировки, кислую и жирную пищу.
Лечение медикаментами направлено на снятие боли, устранение пищеварительных проблем, подавление деятельности поджелудочной железы.
При хроническом панкреатите лечение предполагает пожизненный прием ферментов, чтобы компенсировать функции поджелудочной железы.
Вывод: воспаление поджелудочной железы может вызвать смерть органа и смерть всего организма.
Первое и главное, что нужно делать беременной женщине при сильной боли в животе любой локализации – вызывать «Скорую помощь» или добираться в больницу самостоятельно.
Это тот случай, когда лучше проявить излишнюю бдительность, чем всю жизнь справляться с последствиями решения «подождать, вдруг пройдет».