Особенности протекания серозного перитонита
Серозный перитонит – это воспаление листков брюшины, которое отличается скоплением серозной жидкости в органах пищеварения.
Патология сопровождается очень сильными болями, напряжением мышц брюшины, тошнотой и рвотой, проблемами со стулом и общим ухудшением состояния больного.
Что же это за болезнь и как проходит лечение?
Особенности заболевания
Содержание:
Перитонит – это осложнение разнообразных воспалительных и деструктивных процессов в органах ЖКТ, которые проявляются как местными, так и общими симптомами.
Перитонит – очень опасная патология, которая в 20 – 30 % случаев заканчивается летальным исходом, а при очень тяжелых симптомах летальность доходит и до 50 %.
Основные симптомы патологии – это мощные болевые ощущения в области живота, которые локализуются в месте первичного очага поражения.
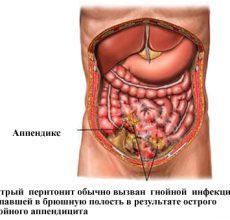
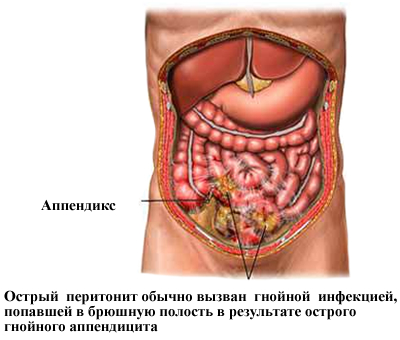
Обычно боли в животе проявляются в том месте, где располагается основная проблема, например, если воспаление возникло при аппендиците, то боль чувствуется с правой стороны, в подвздошной зоне.
Чем дальше развивается болезнь, тем более расплывчатыми становятся симптомы, а пациент уже не соображает, где точно у него болит.
Кроме сильных болевых ощущений, больной также жалуется на постоянную тошноту и рвоту, которые связывают с рефлекторными механизмами.
С течением патологии в рвотных массах больного может появиться желчь, а после даже содержимое толстой кишки, что объясняется полной непроходимостью кишечника.
С самого начала болезни определить эту опасную патологию можно даже по внешнему виду больного: на лице ярко выраженная гримаса страдания, кожные покровы бледнеют, на лбу может проявляться холодный пот, пациент часто полностью не может двигаться.
Серозная форма перитонита отличается специфической позой, которую принимают практически все больные для снижения боли – пациент ложится на бок или спину и поджимает ноги по направлению к животу.
Давление у больного заметно снижается, а температура часто растет.
Чем дальше развивается болезнь, тем более серьезными становятся симптомы: у пациента может нарушаться сознание, черты лица становятся обостренными, резкими, слизистые оболочки – желтоватыми.
Живот вздувается, но при пальпации больной уже практически не чувствует боли.
Из-за воспалительных процессов в области брюшины происходит нарушение обмена жидкостей в организме и электролитов, что приводит к обезвоживанию.
Это проявляется сухостью кожных покровов и слизистых, а также резким сокращением выделяемой мочи.
Если к этому времени больному еще не поставили диагноз и не начали лечение, то состояние пациента все больше ухудшается: кожа становится землисто-серой, появляется безудержная рвота с запахом кала, живот вздувается, дыхание учащается, сильно бьется сердце. Часто на этой стадии болезни больные умирают.
Почему развивается перитонит?
Основная причина возникновения любого перитонита, будь то фибринозный, гнойный или серозный – это заражение листков брюшины бактериями и микроорганизмами, которые попадают в брюшную полость.
Основные причины болезни:
- аппендицит с острым или хроническим течением;
- прободение язв, которые образовались в ЖКТ;
- острые воспаления половых органов у женщин;
- тупые или проникающие повреждения области живота;
- нарушение стенок кишечника или желчных путей.
Что касается бактерий, которые провоцируют развитие болезни, у больных обнаруживались как грамположительные, так и грамотрицательные, поэтому антибактериальные медикаментозные средства больному подобрать обычно не так просто.
Исходя из того, каким способом бактерии попали в брюшину больного, воспаления разделяют на вторичные и первичные.

Первичные патологии возникают в тех случаях, когда брюшина инфицируется из очагов, которые располагаются вне брюшной полости человеческого организма, например, когда заражение передается с током крови или лимфы, а также контактным путем у женского пола при заболевании половой системы.
Что же касается вторичных перитонитов, обычно это осложнения патологических состояний органов ЖКТ, которые уже назывались выше.
По характеру экссудата перитонит бывает гнойный, серозный и фибринозный.
В зависимости от обширности поражения органов ЖКТ и степени вовлечения различных анатомических участков выделяют такие виды болезни:
- местный – поражение только одного участка;
- распространенный – охвачено несколько областей;
- общий или разлитой – поражение всех органов ЖКТ.
Диагностика патологии
Лечить это серьезное заболевание должен только врач, так как при перитоните могут развиться осложнения, которые приведут к смерти пациента.
Учитывая это, при возникновении каких-либо признаков болезни следует незамедлительно обратиться к специалисту.
Врач в срочном порядке проведет диагностические мероприятия и определит направление лечения.
В первую очередь диагностика болезни заключается в сборе жалоб больного, а также в изучении динамики течения болезни.
Кроме того, врач должен определить наличие характерных симптомов поражения области брюшины.
Врач выслушивает кишечные шумы: их ослабление или исчезновение, а также «плескающийся» шум говорят о развитии перитонита.
Для уточнения диагноза специалисты назначают проведение рентгенологического обследования. Рентген брюшины в этом случае обнаруживает некоторые характерные изменения.
Видео:
К примеру, при прободении язв под диафрагмой обнаруживается воздушная прослойка, а при непроходимости кишечника определяется синдром «чаш».
Чтобы подтвердить или опровергнуть воспалительные поражения в области малого таза, наличие жидкости или крови в дугласовом пространстве, врач назначает вагинальное и ректальное обследование.
Больному следует пройти и общий анализ крови. При наличии перитонита при аппендиците и других заболеваниях ЖКТ увеличивается общее число лейкоцитов и скорость оседания эритроцитов.
Для уточнения диагноза или при невозможности определить причину болезни врачи иногда назначают больному пункцию или лапароскопию, чтобы выяснить картину болезни.
Как лечат заболевание?
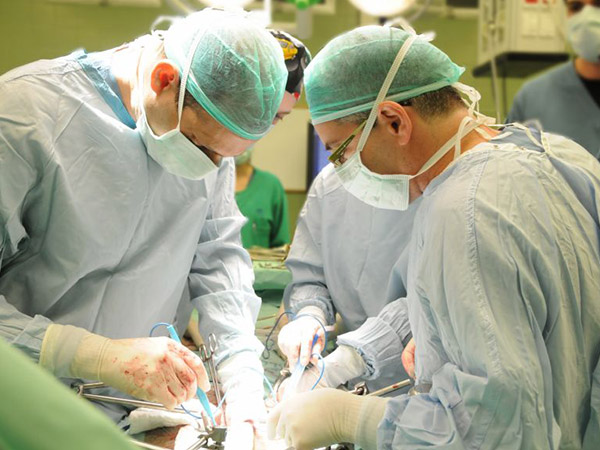
Если у пациента выявили перитонит, то единственным способом лечения этой болезни является оперативное вмешательство.
Тактика его во многом зависит от причин патологии, но в любом случае алгоритм операции примерно одинаковый: врач проводит лапаротомию, изолирует или полностью иссекает источник болезни, далее проводит санацию области брюшины и обеспечивает декомпрессию тонкой кишки.
Для доступа ко внутренним органам пациента врач проводит срединную лапаротомию, которая позволяет врачу увидеть все отделы брюшной полости.
Чтобы убрать источник заражения, врачу в некоторых случаях нужно ушить перфоративное отверстие, провести аппендэктомию при аппендиците, вырезать некротизированные участки кишки и провести многие другие манипуляции.
Видео:
Для декомпрессии тонкой кишки устанавливают специальный зонд, а толстый кишечник дренируют через задний проход.
В конце операции больному устанавливают хлорвиниловые дренажи, которые выводят экссудат и служат для введения антибиотиков.
После операции врачи назначают больному курс антибиотиков, иммунокорректирующих препаратов, переливание лейкоцитарной массы, введение озонированных растворов внутривенно.
С помощью специальных препаратов и физиопроцедур больному стимулируют перистальтику кишечника и восстанавливают его функции.
Результат терапевтических действий во многом зависит от того, на каком этапе развития болезни была проведена операция и насколько полным было лечение после хирургии.
При разлитом перитоните летальность пациентов обычно достигает 40 %, а вот местный перитонит лечится довольно успешно.
Так как чаще всего перитонит возникает при аппендиците, язвах, панкреатите и других проблемах с органами ЖКТ, очень важно вовремя уделить внимание основной патологии и предупредить развитие перитонита у больного.